Der unerwartet schwierige Atemweg ist ein absolutes Horroszenario. Falls die ersten Ebenen zur Atemwegssicherung (Maskenbeatmung, supraglottischer Atemweg, endotracheale Intubation) fehlschlagen, bleibt als Ultima Ratio nur mehr der translaryngeale Zugang. Gott sei Dank ist dies lt. den S1-Atemwegsleitlinien der DGAI sehr selten der Fall (die Wahrscheinlichkeit liegt bei 0,008% (1:13.000) bis 0,004% (1:25.000)). Es ist also durchaus denkbar, dass man während seiner gesamten Karriere nie in diese Situation kommt. Dennoch sollte man als Notfallmediziner und Anästhesist im Stande sein, ein „cannot intubate – cannot oxygenate“ (CICO) Szenario zu managen. Wenn man sich so die verschiedenen Leitlinien durchsieht, gibt es zwar viele Möglichkeiten einer Atemwegssicherung auf Kehlkopfebene, aber gerade weil dieser Umstand so selten eintritt und die Misserfolgsrate mit bis zu über 50% sehr hoch ist, ist es ratsam sich eine einzige Methode anzueignen und diese regelmäßig zu üben.
In den deutschen und österreichischen Arbeiten der ÖGARI und DGAI werden folgende Möglichkeiten der chirurgischen Atemwegssicherung genannt:
- Notfallstracheotomie
Nachteil: ausreichend chirurgische Erfahrung notwendig (HNO). - Translaryngeale/transtracheale Oxygenierung und Ventilation
durch Platzierung von dünnen Kanülen
Nachteile: kleines Lumen: Oxygenierung nur im Sinne einer apnoeischen Oxygenierung, Gefahr des Barotraumas, keine Ventilation möglich – konsekutive Hyperkapnie, falls insuffizient: chirurgische Koniotomie nötig
- Koniotomie
- catheter-over-needle“ – Technik. Punktion des Atemwegs (wie bei i.v. Zugang)
- Seldinger-Technik. Über einen Führungsdraht wird eine Kanüle platziert.
Nachteile der beiden o.g.: feinmotorische Fähigkeiten nehmen in Stresssituationen rapide ab - Koniotomie mit Skalpell
Die Leitlinien der Difficult Airway Society 2015 sehen die chirurgische Cricothyreoidotomie, also mit Skalpell, als Methode der Wahl. Als zuverlässigste und schnellste Methode um einen Atemweg in dieser Notfallsituation zu sichern, sollte sie von allen Anästhesisten und Notfallmedizinern gelernt werden. Auch wenn kein einzelnes Device einen klaren Vorteil gegenüber einem anderen hat, erleichtert die Limitation auf eine einzige Methode die Entscheidungsfindung und die Ausbildung.
Vorteile:
- sicherer Aspirationsschutz
- ermöglicht eine Ventilation
- C02-Monitoring ist ebenfalls möglich.
Diese Methode wurde ebenfalls gewählt, weil das Equipment so gut wie an jedem Standort zur Verfügung steht:
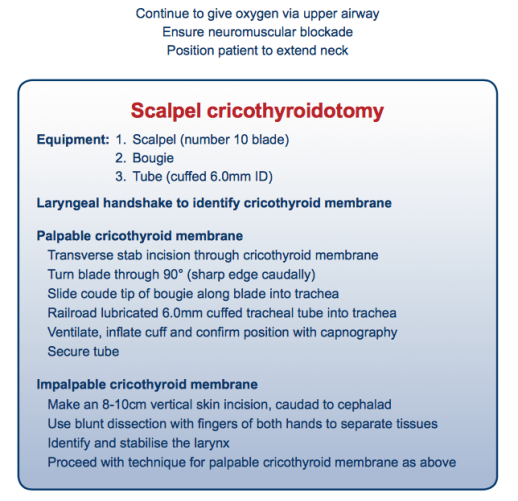
– Skalpell (mit 10er Klinge)
– Bougie
– Tubus (ID 6)
Hier die empfohlene Vorgehensweise:

‘stab, twist, bougie, tube’
A: Laryngeal Handshake: Abbildung
(als Rechtshänder auf der linken Seite stehen und vice versa – tasten des Lig. cricothyroideum mit der nicht dominanten Hand. Falls Ligament nicht tastbar: 8-10 cm langer, vertikaler Hautschnitt von unten nach oben. Stumpfe Präperation des Gewebes bis Ligament tastbar)
B: Quere Stichinzision (Klinge in deine Richtung)
C: Rotation des Skalpells um 90° (Klinge Richtung Beine)
D: Skalpell in die linke Hand nehmen, Bougie mit der rechten Hand in die Trachea einführen
E: 6er Tubus (mit Gel) über Bougie führen und Lage mit Kapnographie bestätigen
Neben einer Schritt-für-Schritt Beschreibung (unbedingt ansehen!) zur korrekten Durchführung heben die DAS-Leitlinien ein paar wichtige Punkte hervor:
- Kommunikation: die CICO-Situation und den geplanten FONA kundgeben (Front Of Neck Access) damit alle Anwesenden auf die Situation aufmerksam werden und unterstützend mitarbeiten können.
- Fortsetzung der Oxygenierungsversuche über den oberen Atemweg
- Optimale Lagerung: den Kopf überstrecken. Das bedeutet: Die für die Schnüffelposition verwendeten Pölster etc. entfernen und unter die Schulter geben, bzw. Patientenkopf über OP-Tischkante/Rettungsliege hängen lassen.
- Der „laryngeal handshake“ ist der erste Schritt. Dieser ermöglicht sich die 3-dimensionale Anatomie der laryngealen Strukturen vorzustellen. Abbildung hier
- Relaxieren:
„Airway rescue via the front of neck should not be attempted without complete neuromuscular block. If sugammadex has been administered earlier in the strategy, a neuromuscular blocking agent other than rocuronium or vecuronium will be required.“
Alle Leitlinien sprechen zwar davon, dass man das Vorgehen (von allen Mitarbeitern) regelmäßig üben sollte, ob dies aber tatsächlich der Fall ist, wage ich aber zu bezweifeln. Der NAP 4 Report über Atemwegskomplikationen hob ein paar wichtige Probleme der chirurgischen Atemwegssicherung hervor:
- Entscheidungsfindung (Verzögerung bis zur Anlage)
- Systemfehler (kein geeignetes Equipment vorhanden)
- Wissenslücken (nicht zu wissen wie dieses Equipment funktioniert)
- technische Fehler
Diese Probleme könnten alle durch ein geeignetes und regelmäßiges Training adressiert werden und dem Anwender Sicherheit und Zuversicht geben!
Wachintubation oder chirurgischen Atemweg durchgeführt? The airway app sammelt Informationen über diese high-risk Prozeduren:
„Let’s enable data-sharing at a scale that will provide invaluable information about what works, what doesn’t, what potentially could cause harm, and what may save a life.“
Die erhobenen Daten sind ebenfalls sehr lesenswert!
Literatur:
- D. A. Lacquiere, I. Hodzovic, A. Woollard, A. Varvinskiy, K. Chishti, R. Hughes; DAS 2015 guidelines for management of CICO. Br J Anaesth 2016; 117 (4): 532-533. doi: 10.1093/bja/aew285
Link - Österreichische Gesellschaft für Anästhesie, Reanimation und Intensivmedizin. Information Kompakt. Der schwierige Atemweg 2015
Link -
Deutsche Gesellschaft für Anästhesiologie und Intensivmedizin e.V. (DGAI). S1 Leitlinie: Atemwegsmanagement Airwaymanagement. 12.03.2015
Link
FOAM-Links:
Abbildungen:
Reproduced from –
Difficult Airway Society 2015 guidelines for management of unanticipated difficult intubation in adults.
C. Frerk, V. S. Mitchell, A. F. McNarry, C. Mendonca, R. Bhagrath, A. Patel, E. P. O’Sullivan, N. M. Woodall and I. Ahmad, Difficult Airway Society
intubation guidelines working group
British Journal of Anaesthesia, 115 (6): 827–848 (2015) doi:10.1093/bja/aev371

Ich denke eine gute Möglichkeit sich die Vorgehensweise auch für Situationen unter Stress gut einzuprägen und dann abrufen zu können ist neben dem steten Training eine gute Mentalisierung duch immer wieder gedankliches Wiederholen (Kopfkino).
Die sehr geringen Inzidenzzahlen sind meiner Meinung nach u. U. auch darauf zurückzuführen dass gerade in der präklinischen Notfallmedizin oftmals unter allen Umständen während eines Atemwegsmanagements versucht wird diese Maßnahme zu vermeiden auch wenn der Patient bereits Hypoxiezeichen aufzeigt. Ein im Vorfeld klar definierter Verfahrensablauf wäre hier hilfreich dies zu vermeiden. (Nicht falsch verstehen; das heißt nicht Koniotomie um jeden Preis! Aber wenn anders ohne Hypoxie nicht zu beherrschen dann auf jeden Fall.)
LikeGefällt 1 Person
Da kann ich dir nur zustimmen. „Mental Rehearsal“ ist zZ definitiv ein heiß diskutiertes Thema! Die Trainingsmöglichkeiten hast du in deinem Beitrag (für alle Interessenten: (https://foam-rd.health.blog/2017/04/12/lebensretter-teil-i-cricothyroidotomy-koniotomie/) auch gut angesprochen!Wichtig wäre dies nicht nur als Technik per se zu lernen, sondern auch im Rahmen von Szenarien zu simulieren um einerseits einen Algorithmus zu verinnerlichen und andererseits das gesamte Personal zu involvieren um ein einheitliches Gedankenmodell zu schaffen.
LikeLike
Pingback: S3 Leitlinie Polytrauma: Atemwegsmanagement, Beatmung und Notfallnarkose | FOAMina
Pingback: Atemwegsmanagement bei Traumapatienten | FOAMina
Pingback: Vermeidung von Atemwegskomplikationen | FOAMina
Pingback: Führungsstäbe: Basics, Tipps & darüber hinaus | FOAMina
Pingback: Smartphones, Apps & chirurgischer Atemweg. | FOAMINA
Pingback: Basics Atemwegssicherung - pin-up-docs - don't panic