Patient 75 Jahre, bedingt ansprechbar, Atemfrequenz 35/min, Sao2 85% mit 15l O2 über eine Maske mit Reservoir (die er sich in seinem hypoxisch-agitiertem Zustand immer wieder herunter reißt), exp. Giemen, bekannte COPD mit resp. Infekt seit 2 Tagen.
Dieser Patient stellt wohl eine der am schwierigsten zu managenden Patientengruppen dar, die uns in der (prä-)klinischen Notfallsituation auflauern können.
Der Patient toleriert keine Sauerstoffmaske, schon gar keine NIV, die medikamentöse Therapie hilft mehr schlecht als recht und er wird vor unseren Augen immer blauer.
Inzwischen weiß jeder im Team, dass der Einsatz wahrscheinlich auf eine Narkoseeinleitung hinauslaufen wird.
Bei den meisten PatientInnen mit guter Lungenfunktion reichen unsere üblichen Präoxygenierungmanöver absolut aus. Dicht sitzende Sauerstoffmaske mit Reservoir, 15l/ min Flow und den/die PatientIn für 3 Minuten bzw 8 tiefe Atemzüge noch selber schnaufen lassen. Doch was kann ich eigentlich machen, wenn der/die PatientIn danach immer noch bei einer SaO2 von 85% herumtümpelt?
Ein Blick auf die Sauerstoffbindungskurve zeigt recht eindrücklich, dass eine normale Rapid Sequence Intubation (RSI) in diesem Moment ziemlich Druck auf den/die IntubatörIn ausüben würde. Entweder die Intubation gelingt beim ersten Versuch – oder wir bekommen unweigerlich ein ziemlich großes Oxygenierungsproblem.
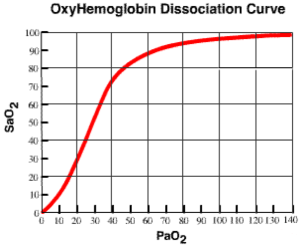
Wozu diese Problematik leider viel zu oft führt, kennen wir aus der Praxis. Es wird dem Relaxans nicht genügend Zeit zum Wirken gegeben, der erste Intubationsversuch scheitert und dann wird versucht den/die PatientIn mit einer AF von 20/min und einem Tidalvolumen von 1-2l wieder in einen annehmbaren Bereich der Sättigung zu bringen.
Um diese suboptimale Situation besser und vor allem stressfreier zu gestalten, hat sich Scott Weingart seit geraumer Zeit der Präoxygenierung und im weiteren Verlauf der Delayed Sequence Intubation (DSI) verschrieben und ich möchte hier einiger seiner Ansätze vorstellen.
Woher kommt die Hypoxämie?
Hypoxämie kann wie wir wissen viele Ursachen haben; alveoläre Hypoventilation, Diffusionsstörungen, Ventilations-/Perfusions-Mismatch, erhöhter R-L Shunt und erhöhte O2-Ausschöpfung in der Peripherie usw.
Gerade die letzten zwei Punkte sind für uns und unsere Präoxygenierung sehr interessant. Bei hohen FiO2-Werten sind nämlich genau sie meistens dafür verantwortlich, dass wir die SaO2 trotzdem nicht nach oben bekommen.
Unter physiologischen Bedingungen haben wir Blut mit einer Sättigung von ca 70% das zur Lunge fließt und im besten Fall 100% gesättigt wieder zurück kommt (normaler R-L Shunt ca 3-5%). Wenn jetzt aber Lungenabschnitte zwar durchblutet aber nicht ventiliert werden, fließt deoxygeniertes Blut wieder direkt zurück in die arterielle Strombahn und mixt sich mit dem oxygeniertem Blut (Versagen der hypoxischen Vasokonstriktion). Diesen Teil des Blutes bzw. der Lunge werden wir nie mit einer Erhöhung des FiO2 verbessern können. Gründe für diesen erhöhten R-L Shunt sind vor allem Pneumonien, ARDS, Lungenödeme und Atelektasen.
Um dem entgegen zu wirken benötigen diese PatientInnen in erster Linie ausreichend PEEP um nicht belüftete Lungenareale zu rekrutieren.
Das zweite, oft unterschätzte Problem, ist eine geringe venöse Sauerstoffsättigung. Venöses Blut ist nie völlig desoxygeniert wenn es die Lunge erreicht. Bei schockierten PatientInnen sinkt die venöse Sauerstoffstättigung allerdings drastisch ab, da in der Peripherie einfach mehr extrahiert wird und die Kreislaufzeiten allgemein länger sind.
Dadurch kommt während der kurzen Kontaktzeit in der Lunge keine vollständige Oxygenierung zustande und die Verbindung mit einem erhöhten R-L Shunt aggraviert die Situation natürlich noch mehr.
Optimale Präoxygenierung und Apnoeoxygenierung
Über diese zwei Punkte hat @heschls schon einen spitzen Beitrag geschrieben und deswegen gehe ich an dieser Stelle nicht weiter darauf ein. Wer das ganze nachlesen will, findet seinen Beitrag hier.
Für die Präklinik bringt Scott Weingart noch eine interessante Methode vor, um PatientInnen mit beschränktem Equipment gut versorgen zu können.
Er konnte zeigen, dass man mit einem dicht sitzenden Beutel-Maskensystem mit PEEP-Ventil und einer Nasenbrille mit ca 15 l/min Flow einen PEEP zwischen 5-10 mmHg bzw sehr gute FiO2 Werte erreichen kann, auch in der Apnoephase.
Hier ein kurzes Video zur Sinnhaftigkeit des PEEP Ventils bei BMV.
Delayed Sequence Intubation (DSI)
In manchen Situationen sind aber gerade die PatientInnen, die unsere Präoxygenierungsversuche am nötigsten haben auch diejenigen, die aufgrund ihrer Hypoxämie bzw. Hyperkapnie so delirant und agitiert sind, dass sie sich nicht in Ruhe aufsättigen lassen und so bleibt meist nur die schnelle RSI und besagte Stresssituation übrig.
Wie der Name schon verrät, setzt genau hier die DSI an. Sie bietet eine stressfreiere und vor allem sicherere Möglichkeit um bei diese PatientInnen eine Atemwegssicherung durchzuführen.
Die DSI besteht aus der Gabe eines Sedativums, welches die Atmung und Schutzreflexe des/der PatientIn nicht beeinflusst, gefolgt von einer Präoxygenierungssphase (am besten mit NIV) und der anschließenden Gabe eines Muskelralaxans bzw. der Intubation.
In anderen Worten; es geht eigentlich um eine „procedural sedation“, wobei das „procedure“ in diesem Fall die effektive Präoxygenierung ist.
Das ideale Medikament für diese Art der Sedierung ist Ketamin. Es bringt die PatientInnen in einen dissoziativen Zustand, ohne ihren Atemweg zu gefährden.
In diesem Zusammenhang wird eine initiale Dosis von 1-1,5 mg/kg Ketamin (entsprechend ca 0,5-0,75 mg/kg von dem bei uns erhältlichen S-Ketanest) empfohlen und bei Versagen soll man sich mit 0,5 (bzw. 0,25) mg/kg Boli hintitrieren.
Hier ist der von Weingart bzw. emcrit heraus gegebene Algorithmus:
DSI-Algorithm (2)
Für mehr Informationen zu Ketamin bzw. um mögliche Zweifel auszuräumen geht es hier zur clinical practice guideline für Ketamin als dissoziativem Sedativum, wobei ich gerade den Punkt „Coadministered Benzodiazepines“ sehr interessant finde.
Mit diesem Prozedere konnten die Autoren um Weingart bei verschiedensten Krankheitsbildern (Pneumonie, ARDS, Asthma, COPD aber auch kardiogener Schock und SHT) gute Ergebnisse erreichen.
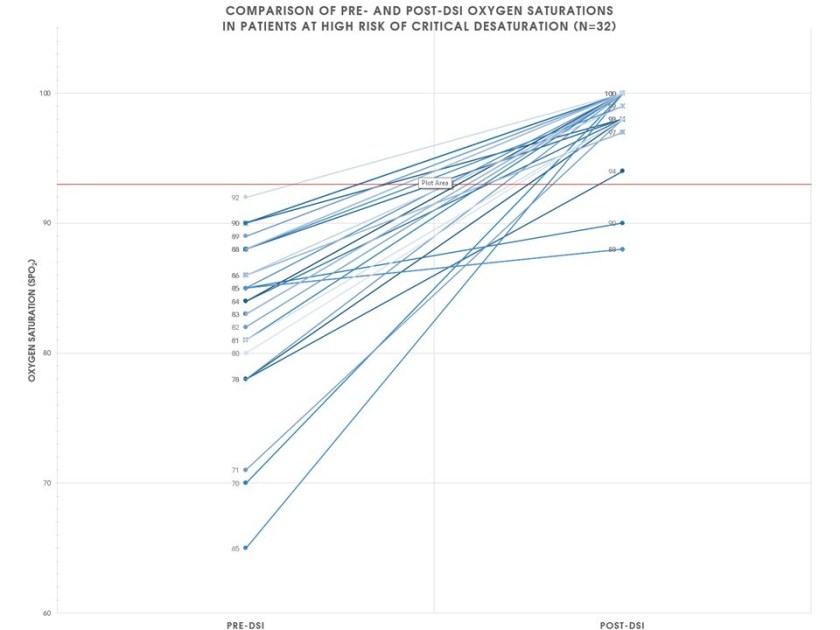
Hier handelt es sich um PatientInnen, die nach normalen Präoxygenierungsversuchen noch unter 93% O2-Sättigung lagen. (2)
Einige PatientInnen wurden nicht in die Studie eingeschlossen weil sie sich nach der Präoxygenierungsphase so gut erholt hatten, dass keine Intubation mehr nötig war.
Die Daten zu diesem Thema reichen natürlich nicht aus um eine fundierte Aussage treffen zu können, allerdings stellt sich da schon die Frage warum Ketamin nicht öfter zu Sedierung von NIV-PatientInnen, anstelle von Vendal oder Dormicum, verwendet wird, gerade weil es kaum Auswirkungen auf den Atemantrieb hat.
Inzwischen konnten diese Ergebnisse mehrfach bestätigt werden und so fand sich DSI sogar in den Polytrauma S3 Guidelines 2016 : „Als Konzept (insbesondere bei unkooperativen Patienten) kann die Präoxygenierung durch eine dissoziative Anästhesie mittels Gabe von Ketamin (im Sinne der „delayed sequence intubation“) erleichtert werden.“ (3)
Hier geht es abschließend noch zum sehr empfehlenswerten Vortrag von Scott Weingard zu seinem Lieblingsthema.
Take-home-message:
- Manchmal zahlt es sich auch präklinisch aus, nicht nur auf die Zeit zu schauen und sich best-mögliche Bedingungen für eine möglichst sichere Maßnahme zu schaffen.
- Ketamin ist eine gute Möglichkeit zur Sedierung und ist gerade was den Atemweg bzw. den Atemantrieb angeht wahrscheinlich sicherer als die Alternativen.
- Sauerstoff alleine reicht oft nicht zur Präoxygenierung
Quellen:
(1) Preoxygenation, reoxygenation, and delayed sequence Intubation in the emergency department. Scott D. Weingart, MD
(3) S3 – Leitlinie Polytrauma / Schwerverletzten-Behandlung 2016
(4) Clinical Practice Guideline for Emergency Department Ketamine Dissociative Sedation: 2011 Update

Pingback: Delayed Sequence Intubation-Präoxygenierung 2.0 | FOAMina
Das hier ist ein fantastische Seite. Ich habe sie gerade erst entdeckt über eine Verlinkung von hier
http://news-papers.eu/
Nun ist mein englisch nicht gerade gut… Meine Frage ist gibt es auch den „DSI Algorithm“ irgendwo in Deutsch? Bzw. könnte das jemand in eine deutsch-lesbaren Algorithmus bringen ?
Schöne Grüße aus Deutschland
Micha Notfallsanitäter
LikeLike
Ich hab ihn bis jetzt noch nicht auf deutsch gefunden aber im Prinzip steht im Algorhythmus nicht viel mehr drinnen als im Text.
Ketamin als „procedural sedation“, dann je nach Sättigung für min. 3 Minuten mit NIV oder O2 Maske mit Reservoir Präoxygenieren, dann das Relaxans spritzen, Apnoe-Oxygenierung und dann intubieren.
LG und danke Für das Lob !
LikeLike
Pingback: Atemwegsmanagement in der Notfallmedizin – Nerdfallmedizin.de
Pingback: Prähospitale Nichtinvasive Beatmung – Part II | FOAMina
Pingback: Podcast Februar - pin-up-docs - don't panic
Pingback: Airway to hell? Delayed Sequence Intubation! – Schlag´s nach!