Endlich kam ich dazu einen von Kostja (Kokaiiiin) empfohlenen Artikel zu lesen.
Vorwiegend wurden Aspekte zur Diagnose und Therapie der traumatischen Blutung und die europäische Herangehensweise beschrieben.
Meine Lernpunkte:
Diagnose
Standardgerinngunstests
Es gibt keine Evidenz, dass PT, aPTT oder INR die Therapie von Blutungen steuern können bzw. Blutungen voraussagen können.
Diese sind einerseits ausgelegt für die Messung von Antikoagluanzien und werden andererseits im Plasma bestimmt. Thrombozyten, Erythrozyten und Zellen die den Tissue Factor beherbergen werden also nicht berücksichtigt. Dies sind alles wichtige Komponenten der Blutgerinnung. Die Tests dauern auch relativ lange (80-90 Minuten) und geben keine Auskunft über Stabilität und Qualität eines Clots.
Viskoelastische Tests (ROTEM, TEG)
Scheinen geeigneter zu sein. Sie repräsentieren den gesamten Gerinnungsprozess, bilden hämostatische Defizite genauer ab und sind schneller erhältlich (schon nach einer Durchlaufzeit von 10 Minuten). Behandlungsalgorithmen gibt es ebenfalls.
FFP,Thrombozytenkonzentrate und Gerinnungsprodukte
- Bei der 1:1:1 (EK:TK:FFP) Gerinnungstherapie beinhaltet das verabreichte Volumen einen Hämatokrit von 29%, die Aktivität von Gerinnungsfaktoren ist bei 60% und die Anzahl der Thrombozyten bei ca. 90.000 /µl. Es muss somit eine große Menge an Volumen verabreicht werden. Auch in großen Traumazentren kommt es zu Zeitverzögerungen bis zur Verabreichung von Plasma da es zuerst aufgetaut werden muss. Nebenwirkungen von großen Mengen FFP sind ALI, MOV und Sepsis.
- Gerinnungspräparate haben folgende Vorteile:
- Können im Schockraum gelagert werden und sind sofort verwendbar
- Genaue Menge und Art von Gerinnungsfaktoren ist bekannt
- Sie können unabhängig der Blutgruppe verabreicht werden
- Das Risiko von Infektionen ist minimal
- Die o.g. Nebenwirkungen von FFP gibt es nicht
Zielgerichtet Therapie basierend auf viskoelastische Tests
Inhibierung der Hyperfibrinolyse und Verstärkung der Clotstabilität
Frühe Gabe von Tranexamsäure (innerhalb der ersten drei Stunden).
Antifibrinolytische Therapie sollte eher auf klinischen Aspekten beruhen als auf viskoelastischen Tests.
Optimierung der Clotstabilität
Die Clotstärke beruht auf der Interaktion von Fibrin, Thrombozyten und aktiviertem F XIII.
Fibrinogen
- 3-4 g Fibrinogen oder 50mg/kg Kryopräzipitat lt. Europäischen Leitlinien
- Fibrinogengabe falls A10 < 7 mm im FIBTEM, Zielwert: 10-12 mm
- siehe Algorithmus für empfohlene Dosierung
Fibrinogen ist wahrscheinlich der erste Gerinnungsfaktor der beim Trauma auf kritisch niedrige Werte sinkt und ist auch an der Thrombozytenaggregation beteiligt. Niedrige Fibrinogenspiegel (< 1.5 g/L) beeinträchtigen dadurch die Fibrinformation und sind mit erhöhter Mortalität verbunden.
Entsprechend ihrem Algorithmus sollte Fibrinogen gegeben werden falls im FIBTEM der A10 Wert (= nach 10 Minuten Durchlaufzeit) weniger als 7mm beträgt.
Verbesserung der Thrombingenerierung
- PPSB bei CT > 80 s im EXTEM
- siehe Algorithmus für empfohlene Dosierung
Als zentrales Enzym ist Thrombin an der gesamten Gerinnung und Struktur des Clots beteiligt. Es wird sofort nach einer Verletzung hochreguliert. Die Thrombingenerierung wird weder in den Standardgerinnungstests noch in den viskoelastischen Verfahren ausreichend abegebildet.
Die clotting time (CT) wird im EXTEM > 80 Sekunden wenn die Aktivität der Gerinnungsfaktoren auf < 35% sinkt. Deswegen sollte ab diesem Wert die Thrombinbildung verbessert werden. Vor der Verabreichung von Prothrombinkomplexkonzentraten sollte aber der FIBTEM A10 Wert normalisiert werden. Jedoch wird darauf hingewiesen, dass es diesbezüglich noch wenig Daten gibt, da Prothrombinkomplexkonzentrate v.a. zur Aufhebung von Vitamin K Antagonisten empfohlen sind.
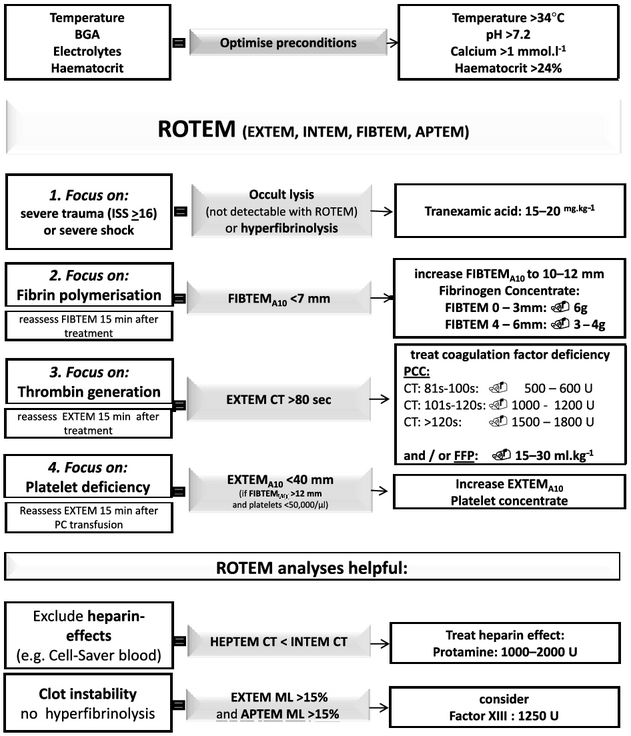
Zusammenfassend kann man sagen, dass Tranexamsäure früh und nach klinschen Aspekten verabreicht werden sollte. Danach kann mit Hilfe von viskoelastischen Verfahren eine maßgeschneiderte Therapie etabliert werden. Die Nebenwirkungen und Nachteile von FFP hat man bei Gabe von Fibrinogenkonzentraten nicht mehr.
Abbildung und Literatur:
Schöchl, H., Voelckel, W. and Schlimp, C. J. (2015), Management of traumatic haemorrhage – the European perspective. Anaesthesia, 70: 102–e37. doi:10.1111/anae.12901
