Laut WHO ist patient blood management (PBM) ein „patient-focused, evidence based and systematic approach for optimising the management of patients and transfusion of blood products to ensure high quality and effective patient care“.
Aber was heißt das eigentlich und inwiefern betrifft es uns in unserer täglichen Routine?
Die Studienlage ist klar; Anämie, großer Blutverlust und Bluttransfusionen sind drei unabhängige Risikofaktoren für ein schlechteres Outcome.
PBM ist ein Überbegriff für den Versuch diese Faktoren zu minimieren.
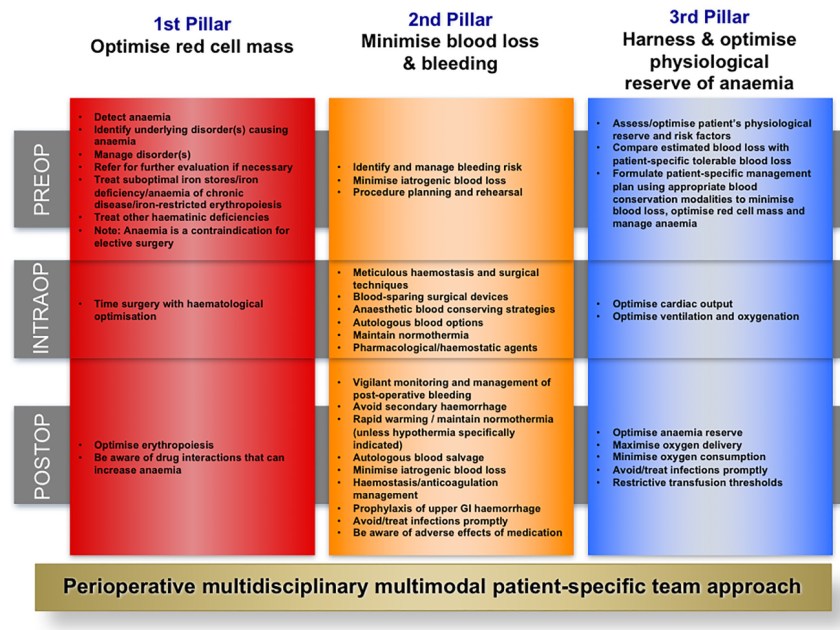
Erreicht werden soll das Ganze mit einem trimodalen Zugang:
- Anämie früh (präoperativ) erkennen und behandeln
- Minimierung von Blutverlust bzw Transfusionen
- Verbesserung der individuellen Anämietoleranz
(3)
2017 wurde eine Studie über ein mehrjähriges PBM Programms in Westaustralien, des bisher größten, publiziert.
Die Studie schloss 605.046 PatientInnen ein, die in vier großen Krankenhäusern mit Maximalversorgung stationär aufgenommen wurden.
Abgesehen von einer beeindruckenden Kostenreduktion konnte die Studie folgende Ergebnisse vorweisen:
- Krankenhaussterblichkeit -28%
- Durchschnittliche Krankenhausaufenthaltsdauer -15%
- Der durchschnittliche Hb Wert vor einer Transfusion sank von 7,9g/dl auf 7,3g/dl
- Transfusion von nur einer EK stieg von 33% auf 64%
- Der Einsatz von Blutprodukten (EK, FFP, TK) ging um 41% zurück
Beeindruckende Zahlen, vor allem wenn man bedenkt, dass die Australier (auch laut eigener Angaben) schon vor der Studie recht restriktiv unterwegs waren (durchschnittlicher Hb vor Transfusion bei 7,9g/dl).
Schauen wir uns die drei Säulen des PBM einmal im Detail an.
Anämie:
Die WHO definiert eine Anämie beim Mann mit einem Hb<13 g/dl und bei der Frau mit einem Hb <12 g/dl.
Laut der europäischen Kommission haben 20-40% aller PatientInnen vor einer großen, nicht kardiochirurgischen Operation, eine unkorrigierte Anämie. Dies führt zu unnötigen Transfusionen und einem erhöhten Risiko für die PatientInnen.
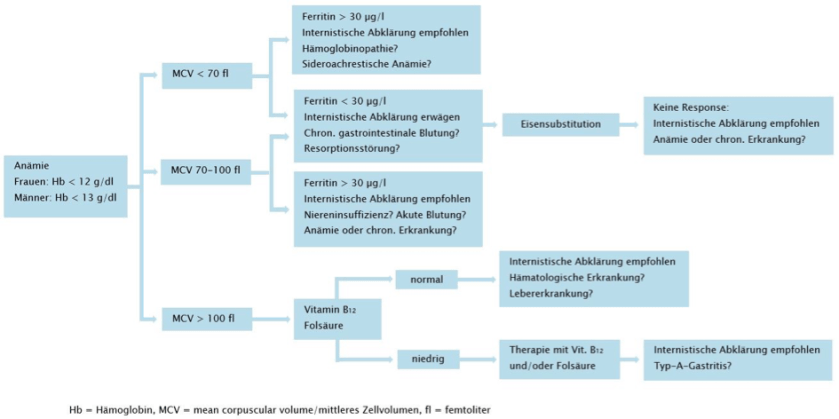
Um eine mögliche Anämie frühzeitig erkennen und behandeln zu können, empfehlen die meisten Leitlinien eine Blutbildbestimmung spätestens 4-6 Wochen vor der geplanten OP.
Wie die Abklärung/Behandlung einer präoperativ erkannten Anämie ausschauen könnte, zeigt der Algorithmus aus dem Qualitätsstandard PBM des österreichischen Gesundheitsministeriums.
(1)
Eisensubstitution:
Aus den immer zahlreicher werdenden Studien zur prä-operativen Eisensubstitution eine praktikable Handlungsempfehlung heraus zu filtern, ist gar nicht so einfach.
Gut fasst die bestehende Evidenz das International consensus statement on the peri‐operative management of anaemia and iron deficiency zusammen.
Hier die, meiner Meinung nach, wichtigsten Punkte:
- Die orale Eisensubstitution sollte vor allem bei PatientInnen mit Eisendefizit und einer Dauer >6 Wochen bis zum OP-Termin in Betracht gezogen werden.
Täglich 40-60mg oder an alterierenden Tagen 80-100 mg p.o. - Es liegen genügend Daten vor, dass eine iv Eisengabe sicher und effizient ist
- Iv Eisen sollte als first-line Therapie bei PatientInnen verwendet werden die eine OP in <6 Wochen geplant haben und/oder orales Eisen nicht vertragen.
- Vereinfachte Formel für die Errechnung des totalen Eisendefizites (mg) =
200mg pro 1g/dl Hb Defizit +500mg für die Eisenspeicher - In der Praxis werden hier 1000-15000 mg mittels einer Kurzinfusion in unter 1h oder aufgeteilt in zwei Sitzung empfohlen.
Damit sollte ein Hb Anstieg bei 75% der PatientInnen nach 10-14 erreicht werden (Maximum nach 3 Wochen)
Blutung/Transfusionen minimieren:
Neben der Identifikation von Blutungsrisiken und allgemeinen chirurgischen Maßnahmen zur Minimierung des Blutverlustes (sorgfältige Blutstillung, schonende Operationsverfahren, etc), spielen hier gerade für AnästhesistInnen das Gerinnungsmanagement und die richtige Indikationsstellung für Transfusionen eine große Rolle.
Zur Indikationsstellung für Transfusionen sei an dieser Stelle gesagt, dass es sich hierbei um stabile PatientInnen handelt. PatientInnen mit Massivblutung und/oder Knochenmarksinsuffizienz sind ausgenommen.
„In the setting of critical bleeding and bone marrow failure, blood transfusion is potentially life-saving. However, accumulating evidence shows that in the majority of clinical settings with most patients being haemodynamically stable, transfusion is another independent risk factor for adverse outcomes. „ (2)
So konnten einige große, prospektive Studien zeigen, dass sich eine restriktive Transfusionsstrategie positiv auf das Outcome auswirkt. Welcher Hb Wert dann als individueller Trigger fungiert hängt jedoch stark von der Konstitution und den Reserven des/der jeweiligen PatientInn ab.
Bei stabilen PatientInnen ohne aktive Blutung und ohne wesentlichen Vorerkrankungen wird meist ein Hb Wert von 6g/dl bis 8g/dl als Transfusionstrigger empfohlen.
Bei PatientInnen mit Begleiterkrankungen, Hypoxiezeichen, Sepsis, Organischämie und nicht gestoppter Blutung muss die Entscheidung für eine Transfusion aber natürlich immer individuell getroffen werden.
Verbesserung der individuellen Anämietoleranz:
Unter diesem Punkt verstehen die verschiedenen Leitlinien unter anderem:
- Beurteilung der physiologischen Reserven der/des Patientin/Patienten
- Berechnung des tolerablen Blutverlustes
- Aufrechterhaltung von Normovolämie
- Anästhesiologisch-intensivmedizinische Maßnahmen zur Steigerung der
Anämitoleranz (Steigerung der HZV, Optimierung der Beatmung, Senkung des Sauerstoffverbrauchs, etc)
Zusammenfassend lässt sich sagen:
- Anämie und Blutprodukttransfusionen sind unabhängige Risikofaktoren für unsere PatientInnen
- Anämie möglichst früh erkennen und behandeln senkt Mortalität und Kosten
- Eisensubstitution ist in der Praxis wohl meist iv sinnvoller (1000-1500mg), sollte aber trotzdem möglichst früh passieren
- Die kritische Indikationsstellung für eine Transfusion bei stabilen PatientInnen und die Ausschöpfung der individuellen Anämietoleranz senkt die Mortalität
Quellen und weiter führende Literatur:
- QualitätsstandardPBM
https://www.sozialministerium.at/cms/site/attachments/8/9/8/CH3970/CMS1494406450174/qs_patient_blood_managment.pdf
- Building national programmes of Patient Blood Management (PBM) in the EU
https://ec.europa.eu/health/sites/health/files/blood_tissues_organs/docs/2017_eupbm_authorities_en.pdf
- Improved outcomes and reduced costs associated with a health‐system–wide patient blood management program: a retrospective observational study in four major adult tertiary‐care hospitals
https://onlinelibrary.wiley.com/doi/10.1111/trf.14006/full)
- Red blood cell transfusion policy: a critical literature review
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5490725/
- International consensus statement on the peri‐operative management of anaemia and iron deficiency
https://onlinelibrary.wiley.com/doi/full/10.1111/anae.13773

Guter Artikel! Ich habe nur folgende Frage: Sind bei der Eisensubstitution wirklich 1.000 – 15.000 mg in einer Kurzinfusion gemeint oder (wie ich es annehme) eher eine Dezimalstelle weniger, d.h. 1.000 – 1.500 mg? 15.000 mg Eisen kommt mir ein bisschen viel vor, v.a. in einer Kurzinfusion und mit einer laut Beipacktext empfohlenen Wochendosis von 1.000 mg.
LG, Petra
LikeGefällt 1 Person
Vollkommen richtig, da hat sich der Fehlerteufel eingeschlichen! In der Zusammenfassung unten steht es dann richtig.
LikeLike